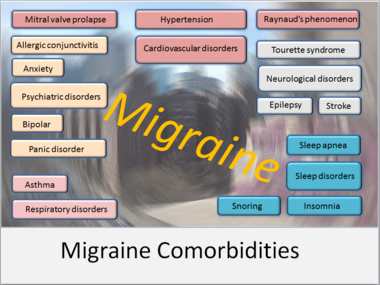
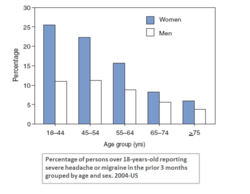
Migreen on krooniline neurovaskulaarne haigusseisund, mis tavaliselt põhjustab torkivat, pulseerivat peavalu sageli ühel pool pead. Valu võib olla väga tugev — nii intensiivne, et inimene ei suuda teha igapäevaseid toiminguid. Kuigi enamikul migreenihaigetest kaasneb peavalu, esineb ka migreeni variante, mis ei pruugi peavalu anda, kuid toovad kaasa muid häirivaid sümptomeid.
Sümptomid
Migreeniga võivad kaasneda lisaks peavalule järgmised nähud:
- Iiveldus ja oksendamine;
- suurenenud tundlikkus ereda valguse, valju müra või tugevate lõhnade suhtes;
- pearinglus või nõrkus;
- mõnel inimesel esineb enne peavalu või selle ajal aura — nägemise muutused (läbitungivad või vilkuvad triibud, nägemise hägustumine, nägemiskadu);
- muutused teistes meeleorganites (näiteks ebatavalised lõhnataju või maitseelamused).
Migreenirünnak kestab tavaliselt 4 kuni 72 tundi, kui seda ei ravita või ravi ei mõju. Rünnakute sagedus ja raskusaste võivad inimeseti väga erineda.
Tüübid ja sagedus
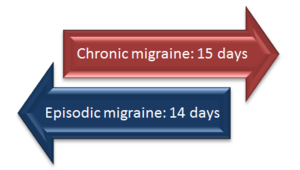
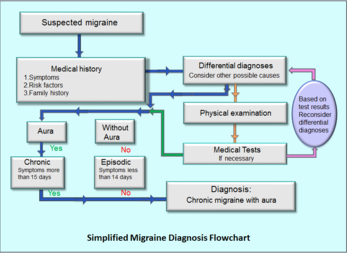
Migreeni klassifitseeritakse sageduse alusel. Kui peavalupäevi on kuus või vähem (miinus mõni päev), räägitakse episoodilisest migreenist (EM). Kui migreeni- või peavalupäevi esineb rohkem kui 15 päeval kuus vähemalt kolm kuud järjest, kasutatakse terminoloogiat krooniline migreen (CM). Mõnedel inimestel võib episoodiline migreen aja jooksul muutuda krooniliseks ja vastupidi.
Põhjused ja mehhanismid
Migreeni täpne põhjus ei ole üksnes ühesugune ja see hõlmab nii geneetilisi kui kesknärvisüsteemi tegureid. Uuringud on näidanud, et oluline osa migreeni patofüsioloogiast on seotud kemikaaliga nimega CGRP (kaltsitoniini geeniga seotud peptiid). CGRP on valk, mis vabanedes põhjustab põletikulist reaktsiooni ajukelme piirkonnas (ajukelme — aju ümbritsev kude) ja soodustab valu teket ning veresoonte laienemist. Samuti on migreeniga seotud aju suurenenud erutuslikkus ja närvirakkude vahelised signaalimuutused.
Riskitegurid ja vallandajad
Mõned tegurid suurendavad migreeni tekkimise tõenäosust või vallandavad rünnaku. Nende hulka kuuluvad:
- naissugu (naistel on migreen sagedasem);
- perekondlik eelsoodumus — kui lähedastel on migreen;
- hormonaalsed kõikumised, eriti östrogeeni langus või kõikumine (paljudel naistel vallandub migreen seoses menstruatsiooniga või hormonaalsete muutustega);
- une- ja toitumishäired, stress, eri tüüpi toidud või jook (nt alkohoolsed joogid, liiga palju kofeiini või teatud toiduained);
- ilmamuutused, eredad valgusallikad, lõhnad, füüsiline pingutus;
- meditsiiniliste ravimite liigne kasutus võib põhjustada ravimite tekitatud peavalu (medication overuse headache).
Diagnoos
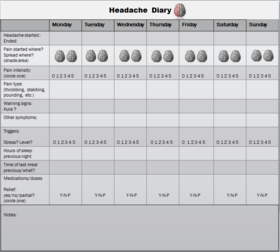
Migreeni diagnoos põhineb peamiselt patsiendi haiguslool ja sümptomi kirjeldusel. Arst küsib valu iseloomu, kestvust, sagedust, kaasnevaid sümptomeid (nagu iiveldus, valguse- või müratundlikkus) ning perekondlikku anamneesi. Mõnikord soovitakse välistada muid seisundeid (nt äge infektsioon, veresoonte haigus või kasvaja) ja siis tehakse lisauuringuid nagu kompuutertomograafia (KT) või magnetresonantstomograafia (MRI). Kui rünnakud on sagedased või ravimireaktsioonid ebaselged, võib arst suunata neuroloogi juurde.
Ravi ja ennetus
Ravi eesmärk on leevendada ägedat rünnakut ning vähendada rünnakute sagedust ja raskust.
Ägeda rünnaku ravi:
- vabatahtlik valuvaigistid ja põletikuvastased ravimid (nt ibuprofeen, naprokseen) kergete kuni mõõdukate rünnakute puhul;
- spetsiifilised migreeniägeda ravi ravimid — triptaanid (nt sumatriptaan) — aitavad paljudel inimestel peatada rünnaku; tarvitatakse ka iiveldusvastaseid ravimeid koos valuvaigistitega;
- raskemate või erijuhtude puhul võivad vajalikud olla eriarsti määratud ravimid ja haiglaravi.
Ennetus (profülaktika): Kui rünnakud on sagedased või tugeva toimetoimetusega, võidakse määrata igapäevast profülaktilist ravi. Valikus on:
- südame-veresoonkonna ravimid (beta‑blokaatorid, kaltsiumikanali blokaatorid);
- antikonvulsandid (nt topiramaat);
- teatud antidepressandid (nt amitriptüliin) madalates annustes;
- uued spetsiifilised ravimid, mis sihivad CGRP või selle retseptorit (monoklonaalsed antikehad või väikemolekulilised antagonistid), mis on osutunud tõhusaks migreeni ennetamisel;
- kroonilise migreeni korral on mõnedele patsientidele abi ka botuliintoksiini (onabotulinumtoxinA) süstimisest.
Lisaks raviravidele on oluline eluviisi korrigeerimine: regulaarne uni, mõõdukas füüsiline aktiivsus, stressi juhtimine, piisav vedeliku tarbimine ja vallandavate toiduainete vältimine.
Eripunktid ja ohumärgid
Mõned olukorrad vajavad kiiret meditsiinilist tähelepanu: äkiline väga tugev "püsti lööv" peavalu (nn thunderclap), palavik ja kaelajäikus, kiirelt arenevad neuroloogilised defitsiidid (nt näo-, käe- või jala nõrkus, kõnehäired), või esimene tugev peavalu vanemas eas. Selliste sümptomite puhul tuleb pöörduda erakorralisse abi.
Elukvaliteet ja majanduslik koormus
Migreen mõjutab tugevalt töövõimet ja igapäevaelu. Maailma Terviseorganisatsiooni andmetel on migreeniga seotud peavalu üks suurimaid töövõime kaotuse ja ravi tõttu tekkivaid kulusid nii Euroopa Liidus kui ka Ameerika Ühendriikides. Seetõttu on oluline juhtida migreeni aktiivselt ja otsida abi, et vähendada rünnakute sagedust ja nende mõju igapäevaelule.
Millal pöörduda arsti poole
Pöörduge arsti poole, kui:
- rünnaku sagedus või raskusaste halveneb;
- tavaline äge ravi ei mõju;
- peavalu tüüp muutub või ilmnevad uued neuroloogilised sümptomid;
- te vajate nõu raseduse, imetamise või krooniliste haiguste korral ravimite valiku kohta.
Õige diagnoos ja individuaalselt kohandatud raviplaan (sh elustiilimuutused ja sihipärane ravimravi) aitavad paljudel inimestel migreeni mõju oluliselt vähendada. Arstiga koos leitud strateegiad võivad parandada une, töövõime ja üldist elukvaliteeti.



_1.jpg)



.PNG)