Lapsepõlve healoomuline paroksüsmaalne pearingdus (lühendatult BPVC) on meditsiiniline probleem, mis esineb lastel. "Healoomuline" tähendab "kahjutu"; "paroksüsmaalne" tähendab, et midagi tuleb ja läheb äkki; ja "vertigo" tähendab "pearinglus". Nii et BPVC on kahjutu pearinglus lastel, mis tuleb ja läheb äkki.
Pearinglus tekitab tavaliselt lastes tunde, et nad liiguvad või keerlevad või et nende pea sisemus liigub või keerleb. Pearingluse koheseks kirjeldamiseks kasutavad lapsed ja vanemad sageli sõnu nagu "keerab ümber", "pea on pöörituses" või "ma ei saa seista".
Tavaliselt algab BPVC kahe- kuni viieaastastel lastel. Sageli kaob see kaheksa-aastaseks saades. Kuid mõnel lapsel võib BPVC alata palju nooremana (juba mõne kuu vanuselt) või vanemana (kuni 12-aastaselt).
BPVC on kõige levinum pearingluse põhjus lastel, kellel ei ole kuulmislangust või diagnoositud kõrvahaigust. See on tavaline probleem, mis esineb umbes 2,6%-l lastest (26 last 1000-st).
Põhjused ja mehhanism
BPVC põhjused ei ole täiesti selged, aga enamus spetsialiste peab seda võrguühendusega migreeni variandiks ehk neuroloogiliseks seisundiks, mis on seotud aju ja vestibulaarse (tasakaaluelundite) süsteemi ajutise häirega. Oluline on teada:
- Pärilik eelsoodumus: sageli esineb perekonnas peavalu- või migreenihaigusi.
- Vestibulaarne hüperreaktiivsus: siseõõne närvi või aju tasakaalupiirkondade ajutine ülierutus võib põhjustada äkilisi pearingluse episoode.
- Võimalikud vallandajad: väsimus, stress, hüpovoleemia (vedelikupuudus), äkilised liigutused, unehäired ja teatud toiduained või lõhnad võivad episoodi esile kutsuda.
Peamised sümptomid
Sümptomid võivad varieeruda, kuid tüüpilised tunnused on:
- Äkilised pearinglusehood, kestusega tavaliselt mõned minutid kuni mitu tundi (mõnikord lühemad episoodid sekunditest).
- Häiritud tasakaal või kõndimisraskused (laps võib kukkuda või hoiduda tugede külge).
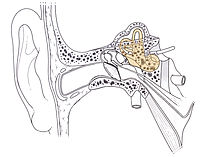
- Silma värin (nüstagmus) episoodi ajal — seda märkab arst sageli vaatluse käigus.
- Iiveldus ja oksendamine episoodi ajal.
- Hirm, rahutus või tugev käperdamine — väikesed lapsed võivad käituda ärevalt või kinnituda vanematele.
- Vahel nägemishäired, peavalu või tundlikkus valguse/sõnade suhtes, mis viitab seosele migreeniga.
Diagnoos
Diagnoos põhineb peamiselt haiguse ajaloole ja sümptomitele. Arst küsib episoodi kulgemise, kestuse, sageduse, perekonnaanamneesi (migreen) ja kaasnevate sümptomite kohta ning teeb neuroloogilise ja otoskoopilise (kõrvavaatluse) uuringu. Vajalikud uuringud võivad olla:
- Audiomeetria ja kuulmiskontroll — et välistada kuulmislangus või sisekõrva haigus.
- Vestibulaarsed uuringud (vajadusel) — spetsiifilised tasakaalutestid.
- Neuroloogiline uuring ja harva pildiuuring (NT või MRI) — kui on ebatavalised või püsivad neuroloogilised leide (nt tugev peavalu, teadvusekaod, kõne või liigutuste halvatuse tunnused).
Differentsiaaldiagnostika (mida välja jätta)
Arst püüab eristada BPVC-d muudest seisunditest, näiteks:
- Kõrvapõletikud või sisekõrva haigused
- Benignne paroksüsmaalne positsiooniline pearinglus (BPV) — harvem väikelastel
- Vestibulaarne neuronopaatia
- Neuroloogilised haigused (näiteks krambid)
- Metaboolsed või süsteemsed põhjused (näiteks hüpoglükeemia)
Ravi ja igapäevane käsitlus
BPVC ravi keskendub sümptomite leevendamisele, episoodide ennetamisele ja vanemate juhendamisele. Peamised soovitused:
- Rahustamine ja turvalisus: kui lapsel on pearinglus, istutada või hoida last toetatult, vältida kukkumist ja anda rahulik keskkond.
- Hüdreerimine ja puhkus: vedelikutarbimise tagamine ja uni aitavad sageli episoodi lühendada.
- Symptomaatiline ravi: lühiajalised iivelduse vastased ravimid või valuvaigistid võivad aidata, kuid neid peaks määrama arst ja kasutada ettevaatusega.
- Elustiili muudatused: regulaarne une- ja söömisrutiin, stressi vähendamine ja võimalikest vallandajatest hoidumine (nt mõningad toidud, ülepingutus).
- Pikaajalisem ravi: korduvate, raskete või igapäevaelu häirivate episoodide korral võib neuroloog kaaluda migreeni profülaktilisi meetmeid või eriravi; sellised otsused tehakse arstiga individuaalselt.
Prognoos
Enamik lastest BPVC-ga paraneb ja kasvades sümptomid kaovad. Paljudel juhtudel taandub seisund enne kooliea lõppu, kuid mõnel lapsel võib hiljem tekkida migreenipeavalu. Seetõttu on oluline jälgida ja vajadusel kontrollida last pikema aja jooksul.
Kuidas vanemad saavad aidata ja millal pöörduda arsti poole
- Pidage episoodide päevikut: kuupäev, kestus, kaasnevad sümptomid, eelnenud sündmused või toidukorrad — see aitab arstile diagnoosimisel.
- Teavitage lasteaia või kooli töötajaid, kuidas last aidata episoodi korral (istuma panna, kutsuda vanem kohe järele jm).
- Pöörduge arsti poole, kui:
- pistingud kestavad väga kaua või episoodid muutuvad sagedasemaks ja raskemaks,
- esinevad püsivad kuulmis- või nägemishäired, tasakaalu püsihäired, tugev peavalu, teadvusemuutused või halvatuse tunnused,
- lapse igapäevaelu on tugevalt häiritud.
Kokkuvõttes on BPVC lastel üldiselt healoomuline seisund, mille prognoos on hea, aga nõuab korrektselt suunatud hindamist ja vajadusel ravi. Kui teil on muresid, konsulteerige esmalt perearstiga või lastega tegeleva spetsialistiga.