Leishmaniaas ehk leishmanioos on haigus, mida põhjustavad Leishmania perekonna protozoossed parasiidid. See levib teatud liiki liivakärbeste hammustamisega.
Haigusel on kolm vormi:
- Leishmaniaas: nahahaavandid
- Limakutaanne leishmaniaas: naha, suu ja nina haavandid.
- Vistseraalne leishmaniaas: algab nahahaavanditega, seejärel palavik, madal punaste vereliblede tase ning suur põrn ja maks.
Inimese leishmaniaasi põhjustab rohkem kui 20 Leishmania liiki. Riskifaktorite hulka kuuluvad vaesus, alatoitlus, metsade hävitamine ja linnastumine. Kõiki kolme liiki saab diagnoosida, tuvastades parasiidid mikroskoobi all. Vistseraalset vormi saab diagnoosida vereanalüüsiga.
Leishmaniaasi saab osaliselt ära hoida, kui magada insektitsiidiga töödeldud võrkude all. Teine võimalus on kasutada insektitsiide liivakärbeste tapmiseks. Haiguse varajane ravi aitab samuti vältida haiguse edasist levikut. Vajalik ravi sõltub sellest, kus haigus on saadud, millised Leishmania liigid ja milline on nakkuse tüüp. Vistseraalse vormi puhul kasutatavad ravimid on järgmised: liposomaalne amfoteritsiin B, pentavalentse antimoniumi ja paromomütsiini kombinatsioon ja miltefosiin. Nahavormi puhul võivad aidata paromomütsiin, flukonasool või pentamidiin.
2014. aasta seisuga on umbes 12 miljonit inimest umbes 98 riigis nakatunud. Igal aastal esineb umbes 2 miljonit uut juhtumit. Igal aastal sureb sellesse haigusse 20 000 kuni 50 000 inimest. Umbes 200 miljonit inimest Aasias, Aafrikas, Lõuna- ja Kesk-Ameerikas ning Lõuna-Euroopas elab piirkondades, kus haigus on levinud. Maailma Terviseorganisatsioon on saanud soodustusi mõnele ravimiravile haiguse ravimiseks.
Haigust põhjustavad parasiidid nakatavad ka teisi imetajad: Haigust on kirjeldatud koertel, kassidel, närilistel, veistel ja hobustel. Lisaks imetajale vajab parasiit ka putukat, kes levitab parasiiti oma nõelaga.
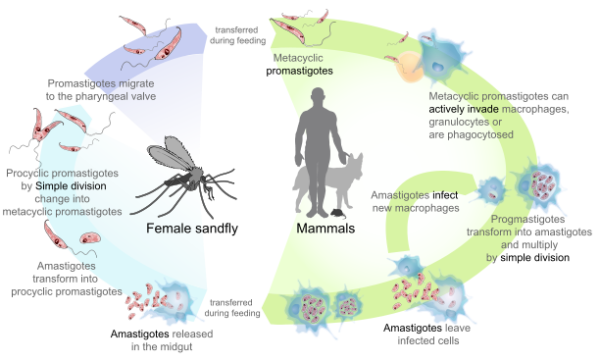
Põhjused ja elutsükkel
Leishmania parasiidid elavad liivakärbeste (sandfly) seedetraktis promastigooti kujul ja nakatuvad peremeesorganismi, kui kärbes hammustab inimese või loomataolist peremeest. Peremehe makrofaagides muundub parasiit amastigootideks, mis paljunevad ja kahjustavad kudesid. Liivakärbsed on peamiselt aktiivsed hämaras ja öösel, seega on hammustusoht suurem õhtusel ajal.
Sümptomid ja vormide laiendus
- Kuutaanne (nahavorm) — esineb ühe või mitme nahaulseri kujul, tavaliselt valutu või vähese valuga. Algab väikese papulana ja lõpeb haavandiga, millel on tõstetud serv ja keskel nekroos. Haavad võivad paraneda iseenesest kuid sageli jääb arm või pigmentatsioon. Mõnel juhul tekib lokaalne bakteriaalne sekundaarnakkus.
- Limakutaanne — lisaks nahale kaasuvad limaskestade kahjustused, eriti nina ja suu piirkonnas. See vorm võib põhjustada tugevat hävitustööd limaskestades, põhjustades hingamis- ja neelamisraskusi ning püsivaid deformatsioone.
- Vistseraalne (kala-azar) — süsteemne haigus, mida iseloomustavad pikaajaline palavik, kaalukaotus, aneemia (madal punaste vereliblede tase), suurenenud põrn ja maks, nõrgenenud immuunsus. Kui seda ei ravita, võib vorm olla fataalne.
Diagnoos
Diagnoos põhineb kliinilisel pildil ning parasiidi või selle antigeenide/antikehade tuvastamisel. Tavapärased meetodid:
- Mikroskoopiline uurimine: biopsia või aspiratsioon haavandist, lümfisõlmest, luuüdist või põrnast—parasiidid nähtavad makrofaagides.
- Vereanalüüs ja seroloogilised testid (nt rK39, DAT) — eriti abiks vistseraalsete juhtumite kahtluse kinnitamisel.
- PCR ja molekulaarsed meetodid — tundlikumad ning võimaldavad liigi täpset määramist.
- Kultuurid — mõnel juhul kasutatakse parasiidi kasvatamist spetsiaalsetes söödetes.
Ravi
Ravivalik sõltub haiguse vormist, elanikkonnast, Leishmania liigist ja patsiendi tervislikust seisundist. Näited ravivõimalustest:
- Liposomaalne amfoteritsiin B — efektiivne ja sageli eelistatud vistseraalsete juhtumite puhul, kuna annus ja toksilisus võivad olla soodsamad võrreldes deoksüholaatvormiga.
- Pentavalentsed antimoniumühendid (nt meglumiinantimoniaat, natriummetüü-stiboglükonaat) — ajalooline esmavalik paljudes regioonides; kõrvaltoimed ja resistentsus on probleemiks mõnes piirkonnas.
- Miltefosiin — suukaudne ravim, efektiivne mitmete vormide vastu; raseduse ajal kontratseptiiv vajalik (teratogeenne potentsiaal).
- Paromomütsiin — paikne või süsteemne kasutus; kasutatakse mõnikord kombinatsioonravi osana.
- Pentamidiin — kasutatakse teatud juhtudel, kuid võib põhjustada neeru- ja veresuhkru tüsistusi.
- Paikne ravi ja kirurgia: intralesionaalne antimon, cryo- või termoteraapia, lokaalsete haavahoolduste kombineerimine võib olla kasulik piiratud nahakahjustuste korral.
HIV-iga kaasnevad ko-infektsioonid muudavad ravi keerulisemaks ning kordumise risk suuremaks. Pärast vistseraalset leishmaniaasi võib mõnel patsiendil tekkida post-kala-azaar dermal leishmaniaas (PKDL) — nahalööbed või lööbed pärast näilist paranemist.
Ennetus ja kontroll
- Magamine insektitsiidiga töödeldud võrkude all ja õhtusel ajal kaitsvate riiete kandmine vähendavad hammustuste riski.
- Insektitsiidne ruumsisene pihustamine ja liivakärbeste pesitsuskohtade vähendamine aitavad vektori kontrollis.
- Isiklikud repellendid, akende võrgud ja vältimine liivakärbeste aktiivsetel tundidel (õhtu/öö) on kasulikud meetmed.
- Reservuaarloomade juhtimine (näiteks koerte testimine ja ravi või loomade eemaldamine) on vajalik mõnes piirkonnas, kus loomad hoiavad parasiiti ringluses.
- Vaktsiiniuuringud ja -arendused käivad, kuid laialdaselt kasutatavat vaktsiini inimestel praegu pole.
Epidemioloogia ja avalikkuse tervis
Nagu artiklis mainitud, oli 2014. aasta seisuga hinnanguliselt ~12 miljonit nakatunut ning igal aastal kuni paar miljonit uut juhtumit. Haiguse levik on ebaühtlane ja spetsiifiline piirkonniti: Leishmania liigid, vektori levik ja sotsiaalmajanduslikud tingimused mõjutavad esinemist. Maailma Terviseorganisatsioon jälgib haiguse levikut ja toetab ravi- ning kontrolliprogramme, sealhulgas ravimite kättesaadavust ja soodustusi.
Tüsistused ja riskirühmad
Ilma ravita võib vistseraalne leishmaniaas lõppeda surmaga. Muud tüsistused hõlmavad pikaajalist deformatsiooni limakutaanse vormi korral, sekundaarseid bakteriaalseid infektsioone nahahaavandites ja immuunpuudulikkuse süvendumist. Riskirühmadeks on eelkõige vaesuses elavad inimesed, alatoidetud lapsed, immuunpuudulikkusega isikud (sh HIV-positiivsed) ning inimesed, kes elavad või reisivad endeemilistesse piirkondadesse.
Kui kahtlustate leishmaniaasi pärast reisi või liivakärbestega kokkupuudet, pöörduge tervishoiuteenuse osutaja poole. Varajane diagnoos ja õige ravi vähendavad tüsistuste ja haiguse edasise leviku riski.