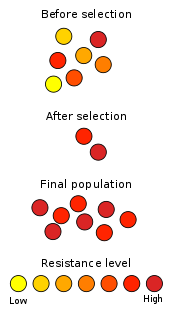
Antibiootikumid tapavad teatud tüüpi baktereid. Aja jooksul muutuvad need bakterid ja arendavad antibiootikumide suhtes resistentsust. Seda nimetatakse antibiootikumiresistentsuseks ja see on üks tõsisemaid probleeme, millega tänapäeva kirurgia ja meditsiin silmitsi seisab. See on ka üks parimaid näiteid evolutsiooni toimimisest.
Antibiootikumiresistentsus levib väga kiiresti, palju kiiremini kui mikrobioloogid eeldasid. "Niikaua kui uusi ravimeid tuleb pidevalt, ei ole resistentsus probleemiks. Kuid alates 1980ndatest aastatest ei ole avastatud uut antibiootikumide klassi".
See kehtis kuni viimase ajani. Mõned teadlased on välja töötanud uued antibiootikumid resistentsete bakterite vastu võitlemiseks. Siiski on avastuse ja võimaliku üldise kasutatavuse vahel umbes kaheksa aastat viivitust. Samuti on see protsess äärmiselt kulukas.
Mis on antibiootikumiresistentsus?
Antibiootikumiresistentsus tähendab, et bakterid suudavad taluda antibiootikumide toimet ja jätkata kasvamist isegi ravimi juuresolekul. See ei ole inimese organismi, vaid bakterite omadus. Resistentsus tekib loomuliku valiku teel: antibiootikumi kiiritamisel surevad tundlikud bakterid ja ellu jäävad need, kellel on kaitsemehhanismid.
Kuidas resistentsus tekib?
- Mutatsioonid: juhuslikud geneetilised muutused võivad muuta ravimi sihtmärke või ainevahetust, vähendades antibiootikumi toimet.
- Horizontaalne geeniedastus: bakterid võivad jagada resistentsusgeene plasmidide, bakteriofaagide või muude mehhanismide kaudu. See võimaldab ühe liigi resistentsusgeenil kiiresti levida teistesse liikidesse.
- Selektiivne surve: antibiootikumide liigkasutus ja ebaõige kasutamine (näiteks ravi katkestamine varakult või antibiootikumide võtmine viirushaiguste puhul) soodustab resistentsete tüvede esilekerkimist.
Peamised põhjused ja kiirendajad
- Liigne ja valesti suunatud antibiootikumide kasutamine inimeste seas.
- Põllumajanduses ja loomakasvatuses antibiootikumide profülaktiline ja kasvukiirendina kasutamine.
- Ebapiisav haigestumiskontroll ja hügieen tervishoiuasutustes, mis võimaldavad resistentsetel bakteritel levida.
- Vähene rahastus ja turumotivatsioon uute antibiootikumide väljatöötamiseks — tootjad ei näe piisavalt majanduslikku tasuvust.
- Globaalsed reisid ja kaubandus, mis aitavad resistentsusel kiiresti üle piiride levida.
Millised bakterid on eriti murettekitavad?
- MRSA (meticilliinresistentne Staphylococcus aureus) — põhjustab raskeid naha- ja verinfektsioone.
- VRE (vancomütsiiniresistentne Enterococcus) — eriti probleemne haiglate tingimustes.
- ESBL-produseerivad Enterobacteriaceae (nt E. coli) — pakuvad resistentsust paljude beetalaktaam-antibiootikumide vastu.
- CRE (karbapeneem-resistentne Enterobacteriaceae) — üks väheseid võimalusi tõsiste infektsioonide raviks on piiratud.
- MDR-TB (mitmetravimisresistentne tuberkuloos) — nõuab pikki ja toksilisi ravikuure.
Ohud ja tagajärjed
- Ravivõimaluste vähenemine ja infektsioonide ravi raskemaks muutumine.
- Suurem suremus ja tüsistused: nakkused, mis varem olid ravitavad, võivad muutuda eluohtlikuks.
- Pikemad haiglaraviajad ja kõrgemad ravikulud patsientidele ja tervishoiusüsteemidele.
- Risk, et tavalised meditsiinilised protseduurid (kirurgia, keemiaravi, elustamisprotseduurid) muutuvad ohtlikumaks, sest nakkuste kontroll muutub keerulisemaks.
Lahendused ja mida igaüks saab teha
Võit resistentsuse vastu nõuab tegutsemist mitmel tasandil — üksikisikutest kuni riikidevaheliste programmideni.
Isiklikud ja perearsti tasandi sammud
- Ära nõua antibiootikume viirushaiguse (nt külmetus, enamikute kopsupõletike algfaas) korral.
- Järgi arsti juhiseid ja võta ravimeid täies mahus kuni määratud lõpuni.
- Ära jaga ega kasuta teiste antibiootikume oma haiguste raviks.
- Hoolitse hügieeni eest: kätepesu, haavade puhastus ja vaktsineerimine vähendavad infektsioonide levikut.
Tervishoiuasutuste ja spetsialistide meetmed
- Rakendada antibiootikumi-järelevalvet (antibiotic stewardship) — valida õige ravim, õige annus ja õige kestus.
- Kasutada kiireid ja täpseid diagnostikameetodeid, et eristada bakteriaalseid ja viiruslikke infektsioone.
- Tugevdada nakkuskontrolli (isolatsioon, desinfitseerimine, personali koolitus).
Põllumajandus ja loomakasvatus
- Piirata antibiootikumide profülaktilist ja kasvukiirendina kasutamist.
- Rakendada alternatiive (parimad veterinaarmeditsiini tavad, vaktsineerimine, paremad pidamistingimused).
Poliitilised ja globaalsed lahendused
- Tugev globaalne seire ja andmevahetus resistentsuse leviku kohta.
- Toetada teadusuuringuid ja innovatsiooni nii "push" (rahastus uute ideede jaoks) kui "pull" (turupõhised stiimulid ravimite arendamiseks) mehhanismidega.
- Reguleerida ravimijäätmete käitlemist ja vähendada keskkonda sattuva antibiootikumikoormust.
Uued võimalused
Lisaks uute antibiootikumide väljatöötamisele uuritakse ka alternatiivseid lahendusi: bakteriofaagiterapia, monoklonaalsed antikehad, antibakteriaalsed peptiidid, kombineeritud ravimid ja ravimilisandid, mis taastavad olemasolevate antibiootikumide tõhususe.
Kokkuvõte
Antibiootikumiresistentsus on keeruline ja kiiresti arenev probleem, millel on suured tervise- ja majanduslikud tagajärjed. Lahendused nõuavad teadlikkust, vastutust nii üksikisikutelt kui süsteemidelt, paremat poliitikat ja rahastust teadusuuringutele. Igaühe panus — õige ravimikasutus, hügieen ja vaktsineerimine — aitab aeglustada resistentsuse levikut ja kaitsta tõhusate antibiootikumide toimimist tulevastele põlvedele.